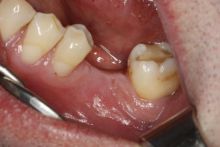
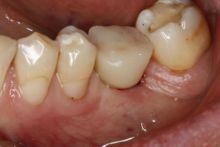
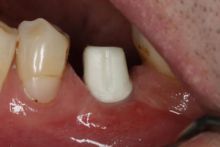
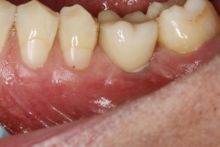
Leczenie protetyczne oparte na implantach już od wielu lat jest uznaną metodą odbudowy utraconych zębów. Jak w każdej metodzie terapeutycznej – również tutaj istnieje ryzyko wystąpienia powikłań.
Najczęstszą przyczyną problemów, jakie mogą pojawiać się przy odbudowie zębów na implantach, jest niewłaściwa lub niedostateczna higiena jamy ustnej. Następuje wtedy odkładanie się płytki bakteryjnej w okolicy wszczepionego implantu, co może powodować wnikanie bakterii w szczelinę pomiędzy dziąsłem a koroną i łącznikiem, przykręcanym do implantu. W konsekwencji może to wywołać stan zapalny w okolicy wszczepionego implantu, a w skrajnych przypadkach doprowadzić do jego utraty.
W 2010 roku dr Krzysztof Awiłło opracował metodę mającą na celu zapobieganie występowaniu stanów zapalnych wokół implantów. Polega ona na modyfikacji etapu protetycznego, dzięki czemu następuje zamknięcie szczeliny, będącej potencjalnym miejscem wnikania bakterii.
Po ponad 3 latach badań, we współpracy z Zakładem Histologii Warszawskiego Uniwersytetu Medycznego i Zakładem Mikrobioanalityki Wydziału Chemii Politechniki Warszawskiej oraz uzyskaniu zgody Komisji Bioetycznej Okręgowej Izby Lekarskiej w Warszawie, metoda dr Awiłło została wprowadzona w naszym Centrum jako standardowy sposób leczenia implantoprotetycznego.
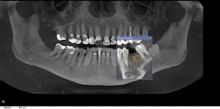
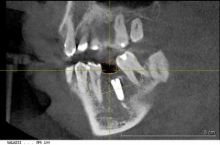
Pierwszym etapem przygotowania do leczenia za pomocą implantów jest wykonanie badania radiologicznego – tomografii stożkowej. Tylko na tej podstawie możliwa jest ocena prawidłowego zaplanowania leczenia.
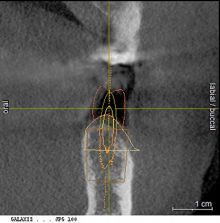
Po wykonaniu badania tomografii za pomocą systemu cyfrowego planowania CAD/CAM następuje zaprojektowanie przyszłych koron lub mostów. Następnie projekt ten jest nakładany na obraz tomografii. Dzięki temu można bardzo precyzyjnie zaplanować miejsce założenia implantu, oraz dobrać jego wielkość do warunków kostnych.
Po zaplanowaniu miejsca i kierunku implantacji, w pracowni protetycznej wykonywany jest szablon chirurgiczny. Dzięki temu można założyć implant w optymalnej pozycji. Również w pracowni protetycznej wykonywany jest indywidualny szablon protetyczny, za pomocą którego zostaje przeniesiona pozycja implantu po założeniu u pacjenta.
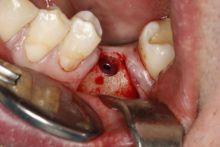
Po wgojeniu implantu, czyli uzyskaniu jego trwałego połączenia z kością, co trwa od ok. 3 do 6 miesięcy, wykonywane jest kolejne badanie rtg, za pomocą którego oceniamy m.in.stan umocowania implantu w kości ,
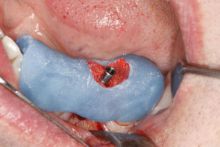
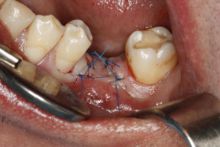
a także możliwa jest ocena kształtu tkanek miękkich nad implantem. Ta informacja potrzebna jest do przygotowania indywidualnego łącznika hybrydowego. Łącznik taki składa się z części wykonanej z tytanu, która bezpośrednio łączy się z implantem oraz części wykonanej z tlenku cyrkonu, która dotyka do tkanek miękkich i na którą zakładana jest korona lub most. Tlenek cyrkonu posiada właściwości biokompatybilne, co oznacza, że zrasta się z tkankami miękkimi. Założenie łącznika bezpośrednio po wycięciu tkanek nad implantem umożliwia zrost dziąsła z powierzchnią cyrkonową łącznika, a tym samym eliminuje powstanie szczeliny, przez którą bakterie mogłyby penetrować w okolicę implantu. Oczywiście metoda ta nie zwalnia pacjenta z utrzymywania prawidłowej higieny jamy ustnej. Jednak znacznie ogranicza występowanie powikłań w postaci powstawania stanów zapalnych wokół koron na implantach.
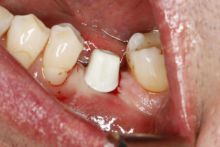
Po założeniu łącznika hybrydowego, w zależności od przypadku, koronę montuje się bezpośrednio lub po kilkunastu dniach. W tzw. strefie estetycznej /w obrębie zębów przednich/ można na czas gojenia dziąsła założyć koronę tymczasową.

Wstęp
Periimplantitis jest jednym z częściej występujących powikłań w czasie leczenia implantoprotetycznego. Jako jedną z głównych przyczyn uznaje się odkładanie się płytki bakteryjnej wokół łącznika. Wywołuje to w pierwszym etapie zapalenie tkanek miękkich /mucositis/, a następnie, poprzez poszerzoną szczelinę pomiędzy tkankami miękkimi a łącznikiem, następuje głębsze wnikanie bakterii. Konsekwencją tego jest zapalenie i utrata tkanki kostnej wokół implantu, a finalnym efektem jest dezintegracja i utrata kompleksu implant-łącznik-korona.
Cel
Sposobem na zapobieganie takim problemom mogłaby być próba zamknięcia szczeliny wokół łącznika, co w znacznym stopniu ograniczyłoby powstawanie stanów zapalnych.
Metoda
W 2010 r dr Krzysztof Awiłło opracował metodę, polegającą na wykorzystaniu biokompatybilnych właściwości cyrkonu. Prowadzone przez 2 lata badania in vitro , na hodowlach komercyjnych, wspólnie z Zakładem Mikrobioanalityki PW, wykazały dużą zdolność adaptacyjną komórek tkanki łącznej -fibroblastów do powierzchni dwutlenku cyrkonu. Efektem tych badań była praca inżynierska, a następnie magisterska. Od 2012, po uzyskaniu zgody komisji bioetycznej, rozpoczęto badania na ludziach. Grupę badawczą stanowili pacjenci CSI dr Awiłło. Metodyka badań była następująca. Pacjent był kwalifikowany do leczenia implantoprotetycznego na podstawie badania klinicznego oraz diagnostyki pod postacią CBCT. W trakcie zabiegu, bezpośrednio po założeniu implantu, pobierano wycisk z poziomu implantu. Po okresie wgojenia implantu oceniany był poziom tkanek miękkich – za pomocą ponownego wykonania CBCT lub metodą analizy modelu. Na tej podstawie wykonywany był łącznik hybrydowy, o anatomicznym, zgodnym z warunkami pacjenta, kształcie. Po wysterylizowaniu łącznik ten był montowany u pacjenta bezpośrednio po odsłonięciu implantu, z pominięciem etapu śruby gojącej. Dzięki temu mogło dojść do zrośnięcia się niezabliźnionej powierzchni tkanek miękkich z powierzchnią cyrkonu. Tkanki pobrane od pacjenta w trakcie odsłaniania implantów, wysyłano do Zakładu Histologii WUM, gdzie przeprowadzano z nich hodowlę fibroblastów. Komórki te przekazywano następnie do Zakładu Mikrobioanalityki. Tutaj następował proces posiewania fibroblastów na odpowiednio spreparowane podłoże cyrkonowe. Zastosowano 3 rodzaje powierzchni – polerowaną, przeszlifowaną mechanicznie oraz w połowie polerowaną i w połowie opracowaną mechanicznie. Na każdej z tych powierzchni oceniano zdolność oraz siłę przylegania fibroblastów na płytkach wyciętych z bloczków dwutlenku cyrkonu, z których na co dzień wykonuje się elementy do łączników hybrydowych.
Materiał
Dotychczas metodę tę zastosowano u 32 pacjentów. Uzupełniano ubytki zarówno w szczęce górnej i dolnej, w odcinkach przednich i bocznych. W każdy przypadku montowano łączniki hybrydowe, na których montowano korony i mosty, w zależności od przypadku natychmiast po założeniu łącznika, lub po ok. 2-3 tygodniach. Celem porównania monitorowano grupę 26 pacjentów, u których zastosowano metodę tradycyjną odsłonięcia implantu, z etapem śruby gojącej.
Wyniki
W opisywanej metodzie w 85% przypadków uzyskano całkowite zamknięcie szczeliny /głębokość kieszonki 0 mm/, w 9% głębokość kieszonki wynosiła 0,5 mm, w 6% – 1 mm. Jednak w każdym przypadku głębokość szczeliny była mniejsza od głębokości od powierzchni dziąsła do brzegu implantu. W grupie kontrolnej głębokość szczeliny wynosiła od 1 do 4 mm i odpowiadała szerokości biotypu. W każdym przpadku sonda dochodziła do brzegu implantu lub do powierzchni tkanki kostnej, w przypadku pogrążenia implantu poniżej poziomu kości.
Omówienie
Pacjenci z tak prowadzonym leczeniem implantoprotetycznym są obserwowani od ok. 18 – mies. W żadnym z 24 przypadków nie stwierdzono występowania jakichkolwiek oznak zapalenia. Badaniem takim, z oceną stopnia i siły przylegania fibroblastów do dwutlenku cyrkonu, objętych będzie 200 pacjentów. W kolejnych pracach, które będą opublikowane, przedstawimy dokładnie poszczególne etapy prac oraz ich wyniki. Metoda zaproponowana przez dr Krzysztofa Awiłło wydaje się być skutecznym środkiem, dzięki któremu problem periimplantitis może ulec absolutnej marginalizacji. Badania, prowadzone z uczonymi z WUM oraz PW powinny w pełni potwierdzić skuteczność tej metody.